Syndrome de l’intestin irritable : ce que vous ignorez sur le gluten et le blé, souvent accusés à tort
Crampes abdominales, ballonnements, diarrhée, constipation… Ces symptômes familiers touchent environ 5% de la population française souffrant du syndrome de l’intestin irritable (SII). Face à ces troubles digestifs, nombreux sont ceux qui pointent du doigt le gluten et le blé comme coupables. Mais cette relation est-elle aussi simple qu’on le pense ? Des recherches récentes suggèrent que pour beaucoup de patients, l’éviction du gluten pourrait être inutile, voire contre-productive.
Comprendre le syndrome de l’intestin irritable
Le syndrome de l’intestin irritable se caractérise par des douleurs abdominales récurrentes et des troubles du transit intestinal.
Le syndrome de l’intestin irritable (SII) est un trouble fonctionnel digestif qui touche entre 5 et 10% de la population mondiale. Contrairement à d’autres maladies digestives, le SII ne s’accompagne pas de lésions visibles lors des examens, ce qui complique son diagnostic.
Les symptômes caractéristiques incluent des douleurs abdominales récurrentes, des ballonnements, des gaz intestinaux et des troubles du transit (diarrhée, constipation ou alternance des deux). Ces manifestations peuvent considérablement affecter la qualité de vie des personnes touchées.
« Le syndrome de l’intestin irritable est un trouble complexe dont les causes exactes restent mal comprises. Plusieurs facteurs semblent impliqués : hypersensibilité viscérale, troubles de la motilité intestinale, déséquilibre du microbiote, et facteurs psychologiques. »
Face à ces symptômes inconfortables, de nombreux patients cherchent des solutions dans leur alimentation. Le gluten et le blé figurent parmi les premiers aliments suspectés et souvent éliminés, parfois sans avis médical préalable.
Gluten et blé : démêler le vrai du faux

Le gluten est présent dans de nombreux aliments courants comme le pain, les pâtes et certaines céréales.
Le gluten est un ensemble de protéines présentes dans certaines céréales comme le blé, le seigle et l’orge. Il est responsable de l’élasticité de la pâte à pain et se retrouve dans de nombreux aliments transformés.
Une étude récente publiée dans The Lancet Gastroenterology & Hepatology par des chercheurs de l’Université McMaster au Canada a remis en question le lien systématique entre SII et sensibilité au gluten. L’équipe a recruté des personnes atteintes du SII qui suivaient déjà un régime sans gluten, persuadées que cette protéine déclenchait leurs symptômes.
Les résultats sont surprenants : les participants ont signalé des symptômes similaires qu’ils consomment du gluten, du blé ou un placebo ne contenant ni l’un ni l’autre. Environ 39% des participants se sentaient mal après avoir consommé du blé, 39% après avoir consommé du gluten et 36% après avoir consommé le placebo.
Cette découverte suggère que pour de nombreuses personnes atteintes du SII, la croyance en une sensibilité au gluten pourrait jouer un rôle plus important que la sensibilité elle-même. Ce phénomène, appelé « effet nocebo », survient lorsque des attentes négatives provoquent de véritables symptômes physiques.
Distinguer les différentes sensibilités au gluten
| Condition | Caractéristiques | Diagnostic | Traitement |
| Maladie cœliaque | Maladie auto-immune où le système immunitaire attaque l’intestin grêle en réponse au gluten | Test sanguin et biopsie intestinale | Régime strict sans gluten à vie |
| Sensibilité au gluten non cœliaque | Symptômes similaires à la maladie cœliaque mais sans réaction auto-immune | Diagnostic d’exclusion après élimination d’autres causes | Régime pauvre en gluten, selon tolérance individuelle |
| Syndrome de l’intestin irritable | Trouble fonctionnel digestif avec symptômes variables | Critères de Rome IV, après exclusion d’autres pathologies | Approche personnalisée : alimentation, gestion du stress, médicaments |
| Allergie au blé | Réaction allergique immédiate aux protéines du blé (pas uniquement au gluten) | Tests cutanés, IgE spécifiques | Éviction stricte du blé |
Il est crucial de distinguer ces différentes conditions, car leurs mécanismes et traitements diffèrent considérablement. La maladie cœliaque nécessite une éviction stricte et définitive du gluten, tandis que pour le SII, l’approche doit être plus nuancée.
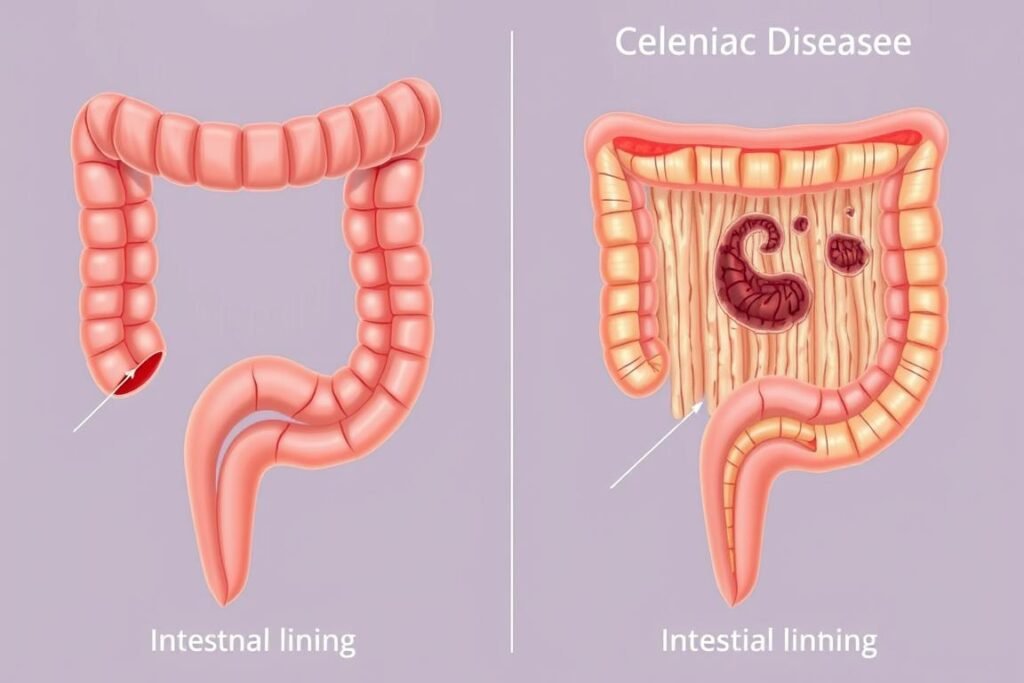
La maladie cœliaque provoque des lésions visibles de la muqueuse intestinale, contrairement au SII.
Le rôle des FODMAPs : au-delà du gluten
Pour de nombreuses personnes atteintes du SII qui ressentent un soulagement en évitant le gluten, l’amélioration pourrait en réalité être due à la réduction des FODMAPs (Fermentable Oligosaccharides, Disaccharides, Monosaccharides And Polyols). Ces glucides fermentescibles sont présents en grande quantité dans les produits contenant du blé.

Les FODMAPs sont présents dans de nombreux aliments, dont les produits à base de blé.
Les FODMAPs sont mal absorbés par l’intestin grêle et fermentent dans le côlon, provoquant gaz, ballonnements et douleurs chez les personnes sensibles. Le blé contient à la fois du gluten et des fructanes (un type de FODMAPs), ce qui explique pourquoi l’éviction du blé peut soulager certains patients sans que le gluten soit nécessairement en cause.
Une étude de l’Université Monash en Australie a montré que 75% des patients atteints du SII constatent une amélioration significative de leurs symptômes en suivant un régime pauvre en FODMAPs, indépendamment de la présence de gluten.
L’impact psychologique : quand la croyance influence les symptômes

Le stress et les facteurs psychologiques peuvent influencer significativement les symptômes du SII.
L’étude de l’Université McMaster a mis en lumière un phénomène intéressant : même après avoir appris que leur réaction au gluten n’était pas différente de celle au placebo, la majorité des participants ont continué à suivre un régime sans gluten.
Ce comportement illustre la puissance des croyances dans la perception des symptômes. Le professeur Premysl Bercik, auteur principal de l’étude, explique : « Ce que nous devons améliorer dans la prise en charge clinique de ces patients, c’est de les accompagner davantage, et non pas simplement leur dire que le gluten n’est pas le déclencheur et de passer à autre chose. »
« Pour beaucoup de patients, c’est la croyance elle-même qui favorise la survenue de leurs symptômes et leurs futurs choix d’éviter les aliments contenant du gluten. »
Cette dimension psychologique souligne l’importance d’une approche globale du SII, intégrant à la fois les aspects alimentaires et psychologiques.
Conseils pratiques : quand et comment envisager un régime sans gluten
Vous suspectez une sensibilité au gluten ?
Avant de modifier radicalement votre alimentation, consultez un professionnel de santé pour un diagnostic précis et un accompagnement personnalisé.
Quand envisager un régime sans gluten ?
Un diagnostic médical est essentiel avant d’éliminer le gluten de son alimentation.
- Après un diagnostic confirmé de maladie cœliaque
- En cas de sensibilité au gluten non cœliaque diagnostiquée
- Dans le cadre d’un test d’élimination supervisé par un professionnel
- Si des tests alimentaires contrôlés ont montré une amélioration

Un accompagnement diététique personnalisé est recommandé pour adapter son alimentation.
Attention : un régime sans gluten auto-prescrit peut masquer les symptômes d’une maladie cœliaque non diagnostiquée et compliquer son identification ultérieure. De plus, les produits sans gluten sont souvent plus riches en additifs et moins nutritifs que leurs équivalents traditionnels.
Alternatives et approches complémentaires

De nombreux aliments sont naturellement sans gluten et nutritifs.
Régime pauvre en FODMAPs
Souvent plus efficace que le régime sans gluten pour les personnes atteintes du SII. Il consiste à réduire temporairement la consommation de certains glucides fermentescibles avant de les réintroduire progressivement.
Gestion du stress
Des techniques comme la méditation, le yoga ou la thérapie cognitivo-comportementale peuvent réduire significativement les symptômes du SII en agissant sur l’axe intestin-cerveau.
Probiotiques et prébiotiques
Certaines souches de probiotiques ont montré des effets bénéfiques sur les symptômes du SII en rééquilibrant le microbiote intestinal.
Besoin d’informations complémentaires ?
Téléchargez notre guide gratuit sur les approches alimentaires adaptées au syndrome de l’intestin irritable.
Questions fréquentes sur le SII et le gluten
Le syndrome de l’intestin irritable peut-il disparaître complètement ?
Comment savoir si je suis vraiment sensible au gluten ?
Les produits sans gluten sont-ils plus sains ?
Peut-on réintroduire le gluten après l’avoir éliminé ?
Conclusion : une approche personnalisée et scientifique

Une alimentation équilibrée et adaptée à ses besoins spécifiques est essentielle pour gérer le SII.
Le lien entre le syndrome de l’intestin irritable et le gluten est plus complexe qu’il n’y paraît. Si certaines personnes bénéficient réellement d’un régime sans gluten, pour beaucoup d’autres, l’éviction du gluten pourrait être inutile et entraîner des restrictions alimentaires contraignantes sans bénéfice réel.
Les recherches récentes nous invitent à adopter une approche plus nuancée, tenant compte à la fois des aspects physiologiques et psychologiques du SII. L’effet nocebo, les FODMAPs et l’axe intestin-cerveau sont autant de facteurs à considérer dans la prise en charge de ce trouble.
« Ce que nous devons améliorer dans la prise en charge clinique de ces patients, c’est de les accompagner davantage, et non pas simplement leur dire que le gluten n’est pas le déclencheur et de passer à autre chose. »
Face à des symptômes digestifs persistants, la démarche la plus sage reste de consulter un professionnel de santé pour un diagnostic précis et un accompagnement personnalisé, plutôt que de s’engager seul dans des restrictions alimentaires potentiellement inutiles.
Besoin d’un accompagnement personnalisé ?
Nos spécialistes peuvent vous aider à identifier les véritables déclencheurs de vos symptômes et à élaborer un plan alimentaire adapté à vos besoins spécifiques.
Partagez ce contenu :






















Laisser un commentaire